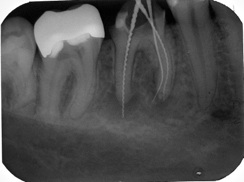
Endodontiekonzept
Vorwort
Der folgende Text ist als kurze Zusammenfassung des von mir verwendeten Endodontiekonzeptes gedacht. Er soll interessierten Kollegen dieses einfache, praktikable und vorhersehbar erfolgreiche Konzept darstellen und die Möglichkeit zur Nachahmung ermöglichen.
Die dargestellte Behandlungsweise habe ich natürlich nicht selbst entwickelt, sie ist vielmehr seit vielen Jahren bekannt und wird von einigen erfahrenen Kollegen schon lange erfolgreich angewendet. Daher sollen an dieser Stelle die Einflüsse, welche zu diesem Text geführt haben, gewürdigt werden.
Die klinischen Abläufe des Konzeptes habe ich während meiner Assistenzzeit in der Praxis von Dipl.-Stom. Stephan Fritzsche (www.zahnarztpraxis-fritzsche.de) in Dresden erlernt.
Einige der zitierten Studien habe ich auf der Homepage von Dr. Dr. Rüdiger Osswald gefunden. Kollege Osswald ist auf dem Gebiet der Endodontie ein ausgewiesener Experte und ein Besuch auf seiner Homepage (www.tarzahn.de ) sehr empfehlenswert. Neben vielen Falldarstellungen kann man dort verschiedene wissenschaftliche Zusammenhänge und diverse Veröffentlichungen finden.
Einleitung und wissenschaftliche Grundlagen
Die endodontische Behandlung von Zähnen nimmt in der Zahnheilkunde einen großen Stellenwert ein. In Deutschland wurden z.B. im Jahre 2006 ca. 9,4 Mio. Wurzelkanalaufbereitungen und ca. 7,3 Mio. Wurzelkanalfüllungen über die kassenzahnärztliche Vereinigung (KZBV 2007) abgerechnet.
Unbestritten stellt die Wurzelkanalbehandlung eine Schlüsselbehandlung dar, die langfristig die Erhaltung von Zähnen mit endodontischen und periapikalen Infektionen ermöglichen soll. Durch erfolgreiche endodontische Maßnahmen können die eigenen Zähne des Patienten langfristig erhalten werden und in vielen Fällen für festsitzende Prothetik Verwendung finden. Scheitert hingegen die endodontische Behandlung bleibt in den meisten Fällen nur die Extraktion mit anschließender implantologischer oder herausnehmbarer Versorgung.
Leider liegen die durchschnittlichen Erfolgsquoten der Therapie der apikalen Parodontitis mit 72 bis 87% (Figdor 2002) nicht auf dem Niveau, welches man bei der Behandlung einer bakteriellen Infektionskrankheit erwarten würde. Die Erfolgsquoten bei schwierigen Fällen, insbesondere Revisionsbehandlungen, dürften noch deutlich niedrigere Werte erreichen.
Die üblichen Therapieformen scheinen daher nur begrenzten Erfolg zu ermöglichen. In vielen Fällen können nicht alle Bakterien entfernt werden und verbleiben in unzugänglichen Seitenkanälen und Dentintubuli (Wu et al. 2006). Unglücklicherweise können in klinischen Studien nur aus den Hauptkanälen Proben entnommen werden, wohingegen bei histologischer Untersuchung 50 bis 90% aller wurzelbehandelten Zähne bakteriell besiedelt sind (Wu et al. 2006). Da verwundert es nur wenig, dass die apikale Parodontitis häufig bei bereits endodontisch behandelten Zähnen entsteht (Erikson 1991) – also erst nach erfolgter Wurzelkanalbehandlung.
Um diese durchaus unbefriedigenden Zahlen verstehen zu können, muss man sich zwangsläufig die Schwachstellen einer nach der vorherrschenden Lehrmeinung – dem sogenannten „Goldstandard“ – durchgeführten Wurzelbehandlung anschauen. Üblicherweise wird empfohlen nach möglichst exakter Aufbereitung (OP-Mikroskop) und Spülung mit Natriumhypochlorid (NaOCl) direkt in der gleichen Sitzung eine Wurzelfüllung einzubringen (one-visit treatment). Alternativ besteht die Möglichkeit nach der Aufbereitung und Spülung zusätzlich eine medikamentöse Einlage in den Kanal einzubringen und die Wurzelfüllung in einer späteren Sitzung vorzunehmen (multiple-visit treatment). Als Einlage wird hierfür ausschließlich Calziumhydroxid (Ca(OH)2) empfohlen (Versümer und Hülsmann 2009).
Bei dem Vorgehen nach dem „one-visit“ Protokoll können im Wurzelkanalsystem befindliche Bakterien lediglich durch die Spülung mit NaOCl abgetötet werden. NaOCl ist in unbestrittener Weise gut antibakteriell wirksam (Hope et al. 2010, Waltimo et al. 2005).
Allerdings zeigen mehrere Studien, dass auch bei ordentlicher Aufbereitung und Spülung mit NaOCL Keime im Wurzelkanalsystem verbleiben (Hope et al. 2010, Nair et al. 2005, Vivacgue-Gomes et al. 2005). Die Spüllösung ist offensichtlich nicht in der Lage alle Seitenkanäle und Ramifikationen zu erreichen und vollständig zu desinfizieren.
Theoretisch könnte man die Konzentration von NaOCL erhöhen und die Kontaktzeit verlängern, um eine bessere Elimination der Bakterien zu ermöglichen. Allerdings reicht bereits eine 5%-ige NaOCL-Lösung, um eine Dentinreduktion um 14% binnen 24h zu verursachen (Barbosa et al. 1994). Eine Erhöhung der Permeabilität und natürlich Versprödung der Zahnhartsubstanz – mit entsprechend steigender Frakturgefahr – wären nicht unerhebliche Folgen.
Zusätzlich würde die Gefahr von Nebenwirkungen und iatrogenen Zwischenfällen (Hülsmann 1997), die bei der Verwendung von NaOCl ohnehin nicht zu vernachlässigen sind, deutlich erhöht.
Interessanterweise konnten Nair et al. (2005) selbst nach Verwendung einer 5,25%-igen NaOCl-Lösung und anschließender Wurzelfüllung Bakterien nachweisen und schlussfolgerten daher, dass es unmöglich ist Keimfreiheit in einer Sitzung zu erreichen. Sie empfehlen die Verwendung einer medikamentösen Einlage.
Als medikamentöse Einlage wird der vorherrschenden Lehrmeinung nach ausschließlich Ca(OH)2 empfohlen. Dabei gibt es heute genügend Studien, die die begrenzte antibakterielle Wirkung dokumentieren.
Sathorn et al. (2007) bescheinigen Ca(OH)2 limitierte Eigenschaften bei der Elimination von Bakterien aus dem Wurzelkanal. Auch Siqueira et al. (1999) und Waltimo et al. (2005) kommen zu dem Schluss, dass
Ca(OH)2 bestimmte Bakterienarten nicht abtöten kann.
Insbesondere Problemkeime wie Enterococcus faecalis, die oftmals mit therapieresistenten Formen der apikalen Parodontitis in Verbindung gebracht werden, werden durch Ca(OH)2 in keiner Weise beeinträchtigt. Ca(OH)2 scheint hier wirkungslos zu sein (Gomes et al. 2005, Haapasalo und Orstavik 1987, Krithikadatta et al. 2007, Sukawat et al. 2002, Tanriverdi et al. 1997, Vivacqua-Gomes et al. 2005).
Zusammenfassend lässt sich festhalten, dass weder Spülungen mit NaOCl noch medikamentöse Einlagen mit Ca(OH)2 vorhersehbar alle Bakterien aus dem Wurzelkanalsystem eliminieren können.
Dabei ist eine vollständige Beseitigung der ursächlichen Keime entscheidend für den Langzeiterfolg jeglicher endodontischer Maßnahme (Sjögren et al. 1998, Katebzadeh et al. 1999).
Die Behandlung nach dem „Goldstandard“ gleicht hingegen eher einer Lotterie in der Zufall über das Behandlungsergebnis entscheidet. So lässt sich auch erklären, warum selbst spezialisierte Kollegen nur auf durchschnittliche Erfolgsquoten von 87% (Figdor 2002) kommen.
Da davon auszugehen ist, dass ein großer Teil der behandelten Zähne über viele Jahre klinisch unauffällig bleibt, obwohl noch Bakterien vorhanden sind (siehe Fall 2), dürften genannte Zahlen noch zu optimistisch angesetzt sein. Zusätzlich werden Zähne, die das Stadium der Wurzelfüllung nicht erreichen, nicht mit in die Statistik aufgenommen (nach Angaben der KZBV im Jahr 2006 immerhin über 2 Mio.). Schwierige Fälle werden daher oftmals schon von vornherein aus der Statistik eliminiert.
Dabei gibt es durchaus Alternativen, mit denen selbst in schwierigen Situationen voraussagbare Erfolge erzielt werden können.
Natürlich braucht es einen gewissen „Leidensdruck“ um sein Therapieprotokoll zu ändern. Ein „Aha-Erlebnis“ ist natürlich auch von Vorteil. Bei mir war es im Dezember 2007 soweit:
Nach anderthalb Jahren Assistentszeit, in der ich natürlich nach dem „Goldstandard“ behandelt habe, fand sich ein nahezu auswegloser Fall (siehe Fall 1). Der Zahn 46 einer Freundin wurde 2005 von mir während meiner Studienzeit – natürlich entsprechend der Lehrmeinung, alles andere hätte einen sofortigen Kursausschluss nach sich gezogen – aufgrund einer irreversiblen Pulpitis wurzelbehandelt.
Leider waren meine Bemühungen nicht unbedingt von Erfolg gekrönt (apikale Parodontitis im Juni 2006) und der Zahn musste reseziert werden. Nach einem Jahr kam es wie es kommen musste, ein Rezidiv machte der Patientin und mir das Leben schwer.
In solchen, schier ausweglosen Fällen kommt einem unweigerlich der Gedanke einer Extraktion mit folgender implantologischer Lösung in den Sinn. Allerdings hatte ich schon so viel Mühe in diesen Zahn gesteckt, dass ich wirklich jede zahnerhaltende Maßnahme ausschöpfen wollte.
Eigentlich mehr durch Zufall war ich auf Prof. Dr. Walkoffs CHKM gestoßen – im Studium war CHKM lediglich mit den Worten unwirksam und obsolet abgehandelt worden – mein Chef verwendete es aber bei schwierigen Fällen der Gangrän und apikale Parodontitis mit durchaus sehenswerten Erfolgen.
In Anbetracht der Tatsache, dass als Alternative lediglich die Extraktion stand, ließ ich es auf einen Versuch ankommen. Nach Entfernung der Wurzelfüllung, reichten zu meinem Erstaunen einige CHKM-Einlagen um klinische Beschwerdefreiheit zu erzielen und den apikalen Defekt auszuheilen.
Eine erfolgreiche Behandlung ist natürlich kein Beweis für ein Therapiekonzept aber in der Folgezeit verwendete ich immer häufiger CHKM bei schwierigen bis aussichtslosen Fällen. Dabei erzielte ich Ergebnisse, die ich mir vorher nie erträumt hätte.
Heute verwende ich bei jeder Wurzelbehandlung mindestens für eine Einlage CHKM. Seitdem gehören Rezidive oder Resektionen zu den seltenen Erlebnissen.
Im folgenden möchte ich kurz das von mir verwendete Behandlungsprotokoll darstellen:
Behandlungsprotokoll
An dieser Stelle kann man natürlich nur einen kurzen Überblick erwarten, in der lediglich die Besonderheiten des Protokolls Erwähnung finden. Selbstverständlich gibt es unterschiedliche Einzelfälle, die einer individuellen Behandlung bedürfen.
Auch möchte ich niemanden belehren, sondern meine Erfahrungen darstellen. Ein Großteil meiner Vorgehensweise habe ich ohnehin von erfahrenen Allgemeinzahnärzten übernommen, insbesondere während meiner Assistenzzeit.
Die endodontische Behandlung gliedert sich vereinfacht in die drei Hauptschritte:
- Aufbereitung des Wurzelkanalsystems
- Desinfektion/medikamentöse Einlage
- Wurzelfüllung
1. Aufbereitung des Wurzelkanalsystems
Eine ordentliche Aufbereitung ist unbestritten ein wichtiger Erfolgsfaktor bei der endodontischen Behandlung. Grundsätzlich gilt so viel wie möglich aus den Wurzelkanälen herauszuholen, um den Zutritt für Spüllösung und medikamentöse Einlagen zu ermöglichen. Insbesondere erweichte Zahnhartsubstanz sollte so vollständig wie möglich entfernt werden.
Aber man sollte nicht der Vorstellung erliegen, man könnte alles mechanisch erreichen. Selbst im OP-Mikroskop wird man nicht alle Seitenkanäle und Ramifikationen auffinden und in den seltensten Fällen den Apex betrachten. Vielmehr sollte man die Aufbereitung als Mittel zum Zweck der Desinfektion betrachten.
Ob man dabei maschinell oder manuell vorgeht spielt in meinen Augen eher eine untergeordnete Rolle.
Ich habe die dargestellten Fälle größtenteils manuell aufbereitet, nur bei Revisionsbehandlungen habe ich gern auf Guttaperchaentferner (Fa. Komet) zurückgegriffen. Ein OP-Mikroskop stand mir nie zur Verfügung.
Wo soll die Aufbereitung enden?
In Fällen ohne apikale Veränderung (vitale Zähne, keine Gangrän) sicherlich in der Nähe des Apex.
Zeigen die Zähne hingegen einen apikalen Befund, probiere ich wenn möglich bis in den Herd aufzubereiten. Meiner Meinung nach gibt es dabei zwei Vorteile:
- Sekret und Eiter können über die Kanäle abfließen.
- Es wird Zutritt für die folgende Desinfektion geschaffen.
Denn Bakterien und Keime machen nicht am Apex halt! Wer sollte sie auch aufhalten? Periapikale Läsionen sind in der Regel bakteriell besiedelt (Lin et al. 2007, Sunde et al. 2000, Sunde et al. 2002, Sunde et al. 2003, Tronstad und Sunde 2003).
Die elektrometrische Längenbestimmung ist eine echte Hilfe, um dabei nicht die Orientierung zu verlieren. Auch empfiehlt es sich natürlich, mit dem Masterinstrument nur bis zum Apex aufzubereiten, sich also einen Stop zu präparieren. Auf diese Weise kann das Überstopfen von Guttapercha bei der Wurzelfüllung verhindert werden.
absichtliches Überinstrumentieren bis in die periapikale Läsion
Spülung:
Ich spüle während der Aufbereitung mit 3%-igem Wasserstoffperoxid (H2O2). H2O2 ist relativ nebenwirkungsarm, beschrieben werden allerdings Fälle von Emphysemen (Hülsmann und Denden 1997).
Dieses Risiko lässt sich aber bei druckloser Spülung auf ein Minimum reduzieren.
Alternativ ist sicherlich eine Verwendung von NaOCl denkbar. Allerdings drohen Gewebenekrosen bei unbeabsichtigter Injektion in das periapikale Gewebe, mit erheblichen Auswirkungen (Hülsmann und Denden 1997). Das der Übertritt von NaOCl ins periapikale Gewebe – insbesondere bei Zähnen mit apikaler Parodontitis – nicht sicher zu verhindern ist, sollte daher unbedingt Beachtung finden.
2. Desinfektion/medikamentöse Einlagen
Die Beseitigung der Keime im Wurzelkanalsystem stellt für den Langzeiterfolg der endodontischen Behandlung den entscheidenden Faktor dar (Figdor 2002, Sjögren et al. 1997).
Daher kommt der Desinfektion des Wurzelkanalsystems eine große Bedeutung zu.
Verwendete Medikamente:
1. Ledermix
Ledermix ist eine Mischung aus Triamcinolon (Glucocorticoid) und Demeclocyclinhydrochlorid (Tetracyclin).
Ich verwende es hauptsächlich nach Vitalextirpation, da es sehr gut beruhigt und den Patienten rasch Schmerzfreiheit beschert. Gegenüber Ca(OH)2 zeigt Ledermix signifikant bessere Werte bei der Bekämpfung von postoperativen Schmerzen (Ehmann et al. 2003).
2. Prof.Dr. Walkhoff`s CHKM
Zusammensetzung und Chemie
Chlorphenolkampfermenthol (CHKM) ist eine Mischung aus Parachlorphenol (27%), Kampfer (72%) und Menthol (1%). Bei der Orginallösung nach Prof. Dr. Walkhoff sind keine Lösungsmittel enthalten. Die Substanzen sind also eher locker physikalisch und nicht chemisch verbunden.
Da die Löslichkeit des Phenols in Kampfer besser ist als in Wasser, diffundiert aus der Kampferphase nur soviel Phenol in die umgebende wässrige Phase, bis dort eine maximal 1%-ige Phenolkonzentration erreicht ist (Versümer und Hülsmann 2009).
Es entsteht also eine Gleichgewichtsreaktion, in der abhängig von wässrigen Sekret, Phenol – im Falle von CHKM Parachlorphenol – und Kampfer freigesetzt wird. Die exakte Zusammensetzung und Rezeptur von CHKM spielt also eine große Rolle.
Parachlorphenol wirkt eiweißfällend, ätzend, anästesierend und bakterizid. Durch die Gleichgewichtsreaktion ist die Freisetzung jedoch limitiert, so dass Nebenwirkungen nicht zu erwarten sind. In der Literatur lassen sich auch keine Hinweise auf Nebenwirkungen bei der Anwendung von CHKM finden und dass obwohl CHKM schon viele Jahre auf dem Markt ist.
Das zugesetzte Menthol der CHKM-Lösung nach Prof. Dr. Walkhoff besitzt zusätzlich desinfizierende und anästesierende Wirkung.
Diffusionsvermögen
Ein großer Vorteil von CHKM gegenüber anderen medikamentösen Einlagen ist sein gutes Diffusionsvermögen.
Kirzioglu (1990) konnte eine gute Dampfdiffusion von Chlorphenolkampfer (CHK) mit deutlicher Inhibition von S. aureus und S. faecalis nachweisen. Die Studie bestätigt dem Medikament eine gute Diffusion durch die Wurzel in die umliegenden Gewebe.
Guttierrez et al. (1991) fanden eine Kristallisierung der Substanz an den Wurzelkanalwänden und in Dentinkanälchen. Es zeigte sich also ebenfalls eine gute Verteilung der Substanz im Wurzelkanalsystem.
CHKM ist also in der Lage auch kleinste Seitenkanäle und Ramifikationen zu erreichen und zu desinfizieren.
Antibakterielle Wirkung
Die antibakterielle Wirkung von CHKM wurde in vielen Studien bestätigt. Dabei zeigt sich in verschiedenen Untersuchungen eine gute Wirkung von Chlorphenolkampfer (CHK) auf verschiedenste Keime (do Amorium et al. 2004, Rosa et al. 2002).
Es werden auch Problemkeime wie Enterococcus faecalis (do Amorium et al. 2004, Haapasalo und Orstavik 1987, Kirzioglu 1990, Sukawat und Srisuwan 2002, Tanriverdi et al.1997) und Candida albicans (do Amorium et al. 2004, Valera et al. 2001) inhibiert und abgetötet.
CHK zeigt in einigen Vergleichsstudien deutlich stärkere antibakterielle WIrkung als Ca(OH)2 (Haapasalo und Orstavik 1987, Orstavik und Haapasalo 1990, Rosa et al. 2002, Sukawat und Srisuwan 2002, Tanriverdi et al.1997).
Einige Autoren empfehlen daher die Kombination von Chlorphenolkampfer (CHK) und Ca(OH)2 um die antibakteriellen Defizite von Ca(OH)2 auszugleichen (Siqueira und de Uzeda 1996, Sukawat und Srisuwan 2002).
Holland et al. (1992) fanden im Tierexperiment nach Spülung mit NaOCl und CHKM-Einlage eine deutliche Reduktion von apikalen Prozessen. Es kam zu Zementneubildung und Reossifikation. Bei Verwendung von NaOCl und sofortigem Verschluss konnte hingegen keine Veränderung im Sinne einer Heilung gefunden werden.
Natürlich findet man auch Studien, die eine antibakterielle Wirkung von Chlorphenolkampfer bestreiten z.B. von Byström et al. (1985). Allerdings wurde hier Alkohol als Lösungsmittel verwendet und somit die Zusammensetzung negativ verändert. Da die lockere Bindung von Parachlorphenol und Kampfer von großer Bedeutung für die Wirkung ist (siehe Zusammensetzung und Chemie), lassen sich die schlechten Ergebnisse einfach erklären.
Nebenwirkungen, biologische Verträglichkeit, Zytotoxizität und Genotoxizität
Die Liste der Anfeindungen gegen CHKM ist lang. Besonders schwer wiegen natürlich Vorwürfe die bei CHKM ein angebliches kanzerogenes Potential ausmachen. Allerdings zeugen sie eher von Unwissenheit und undifferenzierter Betrachtung. Leider ist selbst mancher Hochschullehrer unzureichend über die Thematik informiert (link)!
Stein des Anstosses ist im allgemeinen, das in CHKM enthaltene Parachlorphenol. Parachlorphenol gehört in die Gruppe der Chlorphenole. Es besteht aus einem Phenolring mit einem Chloratom als Substituent an Position 4.
Das toxische Potential steigt innerhalb der Gruppe der Chlorphenole mit zunehmender Chlorsubstitution. Parachlorphenol ist also am wenigsten toxisch innerhalb der Gruppe.
Polychlorphenole (Di-, Tri-,Tetra- und Pentachlorphenol) werden von der IARC (International Agency for Research of Cancer) der WHO in die Klasse 2B („für den Menschen möglicherweise kanzerogen“) eingestuft.
Parachlorphenol gehört allerdings nicht zu den Polychlorphenolen, sondern ist ein Monochlorphenol. Nach einer Stellungnahme des BfArM (Bundesinstitutes für Arzneimittel und Medizinprodukte) gibt es keinen Anhalt für die Erhöhung des Krebsrisikos durch zahnärztliche Anwendung von CHKM.
Es gibt natürlich auch genügend Studien, die genotoxische oder erbgutschädigend Wirkung von Parachlorphenol oder Parachlorphenolkampfer (CHK) widerlegen:
- Chang et al. (1998) fanden keine genotoxischen Effekte von CHK auf humane Fibroblasten.
- Da Silva et al. (2007) konnten keine DNA-Strangbrüche durch Parachlorphenol bei humanen peripheren Lymphozyten feststellen.
- Ribeiro et al. (2004) konnten ebenfalls keine Schäden an der DNA von humanen Fibroblasten, nach Kontakt mit Parachlorphenol, finden. Formocresol und Ca(OH)2 zeigten ebenfalls keine genotoxischen Effekte in dieser Untersuchung
- Auch andere Phenolverbindungen (Phenol, Eugenol, Thymol) konnten keine genotoxischen Effekte entwickeln (Chang et al. 2000)
Zusammenfassend lässt sich also sagen, dass CHKM weder kanzerogen noch teratogen ist.
Natürlich ist CHKM zytotoxisch (Chang et al. 1998, Chang et al. 1999), ansonsten würde es ja keine Wirkung erzielen. Bakterien sind schließlich auch Zellen, welche bei der Desinfektion des Wurzelkanalsystems abgetötet werden müssen.
Bekanntermaßen befindet sich im infizierten Wurzelkanal ein breites Keimspektrum in Form eines Biofilms. Der Vielzahl verschiedener Mikroorganismen wird man nur mit einem Medikament mit unspezifischen Wirkungsmechanismus mit möglichst breitem Wirkungsspektrum begegnen können.
Das dabei natürlich auch die ein oder andere Eukaryontenzelle abstirbt ist unumgänglich. Schließlich sind die einzigen Medikamente die selektiv nur Bakterienzellen abtöten Antibiotika. Diese sind für lokal desinfizierende Maßnahmen – die Desinfektion des Wurzelkanalsystems muss man sicher hierzu zählen – nicht geeignet. Schließlich ist das Wirkspektrum selbst bei Breitbandantibiotika nicht ausreichend um alle Keime abzutöten und die Gefahr von Resistenzbildung sehr hoch.
Trotz der unspezifischen Wirkung von CHKM, kann man die Schädigung von menschlichen Zellen vernachlässigen. Durch die Gleichgewichtsreaktion (siehe Zusammensetzung und Chemie) wird Parachlorphenol und Kampfer nur in geringer Konzentration frei.
Nimmt man noch hinzu, dass in einem Zahn nicht allzu viel CHKM Platz findet, geht das Schädigungspotential gegen null. Die Dosis macht ja bekanntlich das Gift!
CHKM ist offensichtlich stark genug, Bakterien effektiv zu bekämpfen ohne irreparable Schäden am Wirtsorganismus zu verursachen.
Natürlich sind andere Desinfektionsmittel und Medikamente ebenfalls zytotoxisch:
Chang et al. (2001) wiesen die Zytotoxiztät von Natriumhypochlorid (NaOCL) und Chlorhexidin (CHX) gegen humane Parodontalligamentzellen nach. Insbesondere bei Kontakt von NaOCL mit vitalem Gewebe kann es zu Gewebenekrosen kommen (Hülsmann und Denden 1997)
Sogar – das wegen seiner Biokompatibilität fortwährend empfohlene – Calziumhydroxid (Ca(OH)2) hat toxische Wirkung gegen Zellkulturen (Alacam et al. 1993). Eigentlich auch nicht anders zu erwarten bei einem stark alkalischem pH-Wert (pH=12).
Metronidazol – ein gut wirksames Antibiotika welches in der Parodontologie erfolgreich eingesetzt wird -zeigt sowohl in vitro auf humane Zellen als auch im Tierversuch genotoxische und karzinogene Effekte (Bendesky et al. 2002, Elizondo et al. 1996). Die systemische Anwendung sollte daher auf 10 Tage begrenzt bleiben.
Vor diesem Hintergrung muss man sich nicht vor der Anwendung von CHKM scheuen. Es ist sogar vom Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) für die Injektion in apikale Granulome freigegeben. CHKM darf also über den Apex hinaus angewendet werden!
Der Fakt, dass trotzdem keine Beschreibungen von unerwünschten Reaktionen existieren, unterstreicht die gute Biokompatibilität bei der klinischen Anwendung.
Dabei wird CHKM auch zur Behandlung der Alveolitis (Dolor post extractionem) verwendet (Buch et al. 2005), und hat hierbei Kontakt mit Schleimhäuten und Knochen.Trotzdem sind keine schwerwiegenden Nebenwirkungen wie Verätzungen oder Gewebenekrosen bekannt.
Als Nebenwirkung kann man letztlich nur den unangenehmen Geruch und Geschmack anführen, allerdings ist z.B. NaOCL auch nicht gerade gutriechend und wohlschmeckend.
Klinische Anwendung/Applikation
Bei engen Kanälen verwende ich mit CHKM getränkte Wattefäden. Dabei lege ich – natürlich nach Trocknung mit Papierspitzen – pro Kanal einen Faden locker ein.
Bei weiten Kanälen, offenem Foramen apikale oder großer apikaler Veränderung bringe ich CHKM über eine Spülkanüle in die Wurzelkanäle ein. Dabei ist unbedingt auf druckloses Vorgehen zu achten.
Anschließend lege ich immer ein CHKM-getränktes Wattepellet als Depot ins Pulpenkavum.
Provisorisch verschlossen (z.B. Cavit), muss die Einlage nach einer Woche gewechselt werden.
Ich verwende bei jeder Wurzelbehandlung mindestens einmal CHKM als medikamentöse Einlage.
Die Verwendung von CHKM nach Prof. Dr. Walkhoff sehe ich als entscheidenden Schritt für den Erfolg meiner Vorgehensweise an.
3. Calziumhydroxid
Die antibakteriellen Eigenschaften von Ca(OH)2 sind leider begrenzt. Ich verwende es daher ausgesprochen selten.
Allerdings nutze ich es bei schwierigen Fällen, in denen ich mir nach Abschluss der Desinfektion mit CHKM nicht sicher bin ob schon eine Wurzelfüllung erfolgen kann. Sozusagen als Probewurzelfüllung belasse ich es für 2-4 Wochen. Bei anhaltender klinischer Beschwerdefreiheit folgt anschließend die Wurzelfüllung. Andernfalls gehe ich einen Schritt zurück und desinfiziere erneut mit CHKM.
3. Wurzelfüllung
Es steht heute eine Vielzahl von Wurzelfüllmaterialien und Methoden zur Verfügung, die sicherlich alle ihre Vor- und Nachteile haben.
Ich wende bei allen Kanälen die laterale Kondensation an. Neben den üblichen Guttaperchastiften gebrauche ich Endomethasone N als Sealer.
Endomethasone N ist ein Sealer auf Zinkoxid-Eugenol-Basis. Der große Vorteil von Endomethason N gegenüber anderen Sealern ist, dass das Material außerhalb des Wurzelkanals resorbiert werden kann. Insbesondere bei weitem Foramen apikale, lässt sich schließlich nicht immer ein Überpressen von Sealer verhindern.
Grundsätzlich ist aber auch die Verwendung anderer Sealer denkbar. Der Gebrauch von Endomethasone N ist sicherlich nicht der erfolgsentscheidende Faktor. Wesentlich wichtiger erscheint mir die geduldige Desinfektion vor der Wurzelfüllung.
Klinisches Vorgehen
Die Darstellung eines Therapieschemas birgt immer die Gefahr der Verallgemeinerung. Daher ist immer darauf hinzuweisen, dass jeder Einzelfall einer ordentlichen Diagnostik und individueller Behandlungsplanung bedarf.
Stark vereinfacht, teile ich die Zähne in 2 Gruppen ein:
Gruppe 1:
In diese Gruppe gehören alle vitalen Zähne ohne apikale Veränderung. Die klinische Diagnose reicht hierbei von Karies penetrans bis irreversible Pulpitis. Häufig liegt eine ausgeprägte Schmerzsymptomatik vor. Die Qualität der Schmerzen entspricht dabei in den meisten Fällen dem Beschwerdebild der irreversiblen Pulpitis (anhaltend, dumpf, pulsierend, reizüberdauernd, ausstrahlend, Schmerzen auf Wärmereiz, Nachtschmerz). Nach der Trepanation findet man häufig eine deutliche bläulich-venöse Blutung als Zeichen der bestehenden Entzündung. Ein gangränöser Geruch ist nicht wahrnehmbar.
Gruppe 2:
In diese Gruppe ordne ich alle avitalen Zähne ein. Häufig liegen apikale Veränderungen (apikale Parodontitis) und/oder eine Gangrän vor. Die Schmerzsymptomatik kann ganz unterschiedlich ausfallen. Neben asymptomatischen Formen können ausgesprochen starke Schmerzen und Perkussionsempfindlichkeit vorkommen. Chronische Verläufe mit z.B. Ausbildung einer Fistel und akute Formen der apikalen Parodontitis – bis hin zum Abszess – können beobachtet werden.
Es gibt natürlich keine festen Grenzen zwischen den beiden Gruppen und die Übergänge sind fließend. Insbesondere bei mehrwurzeligen Zähne kann man häufig neben vitalen, stark blutenden Kanälen bereits nekrotische Kanäle finden. Im Zweifelsfall (z.B. Pulpitis purulenta) ordne ich die Zähne lieber Gruppe 2 zu.
Behandlungsablauf Gruppe 1:
 erste Sitzung:
erste Sitzung:
- Vitalextirpation mit möglichst großzügiger Aufbereitung bis zum Apex
- Spülung H2O2 3%
- Ledermix für 1-2 Wochen
- provisorischer Verschluss
zweite Sitzung:
- Spülung H2O2 3%
- eventuell weitere Aufbereitung
- CHKM für 1 Woche
- provisorischer Verschluss
dritte Sitzung:
- Spülung H2O2 3%
- Wurzelfüllung
- definitiver Verschluss oder Langzeitprovisorium
Durch die Einlage von Ledermix in der ersten Sitzung kann in den meisten Fällen relativ zügig Schmerzfreiheit erzielt werden. Im Gegensatz zu Einlagen mit Ca(OH)2 erreicht Ledermix signifikant bessere Werte bei der Bekämpfung von postoperativen Schmerzen (Ehrmann et al. 2003).
Die zweite Einlage mit CHKM dient dann der vollständigen Desinfektion des Wurzelkanalsystems, eventuell ist eine dritte Einlage mit CHKM nötig.
Voraussetzung für die Wurzelfüllung ist natürlich klinische Beschwerdefreiheit des Zahns sowie trockene Wurzelkanäle.
Treten in einem Stadium starke Beschwerden auf, erfolgt die Behandlung analog der Gruppe 2.
Behandlungsablauf Gruppe 2:
erste Sitzung:
- Trepanation und großzügige Aufbereitung bis in die periapikale Läsion
- Spülung H2O2 3%
- CHKM, Watte für 1-2 Tage
- bei starken Schmerzen Ledermix, Watte für 1-2 Tage (dann in nächster Sitzung CHKM, Watte für 1-2 Tage, kein provisorischer Verschluss)

- kein provisorischer Verschluss
Rückgang der Beschwerden, sonst erneut CHKM, Watte ohne provisorischen Verschluss
- Spülung H2O2 3%
- CHKM für 1 Woche
- provisorischer Verschluss
- Wiederholung im Wochentakt
Beschwerdefreiheit, trockene Kanäle, kein Geruch, sonst erneut CHKM für 1 Woche
- Spülung H2O2 3%
- eventuell Ca(OH)2 für 2-4 Wochen
- provisorischer Verschluss
Beschwerdefreiheit, trockene Kanäle, kein Geruch, sonst erneut CHKM für 1 Woche
- Spülung H2O2 3%
- Wurzelfüllung
- definitiver Verschluss oder Langzeitprovisorium
„Ubi pus, ibi evacua.“ („Wo Eiter ist, dort entleere ihn.“).
Dieser für die Medizin universelle Satz, sollte auch in der Endodontie Anwendung finden. Kein MKG-Chirurg dieser Welt käme auf die Idee nach Abszesseröffnung direkt zu verschließen.
In der Endodontie wird dieses Vorgehen aber immer noch propagiert. Schlussendlich handelt es sich aber bei der Gangrän und ihrer Vorstufe der Pulpitis purulenta um eine Ansammlung von Erregern und Eiter im Wurzelkanalsystem. Das apikale Läsionen bakteriell besiedelt sind, ist mittlerweile auch nachgewiesen (Lin et al. 2007, Sunde et al. 2000, Sunde et al. 2002, Sunde et al. 2003, Tronstad und Sunde 2003).
Trotzdem werden gangränöse Zähne oft in der ersten Sitzung verschlossen, die Patienten erleiden ihren postoperativen Schmerz und müssen häufig genug mit Antibiotika therapiert werden.
Daher probiere ich wenn möglich bis in die apikale Läsion aufzubereiten, oftmals entleert sich dann reichlich Sekret und Eiter. Durch die Einlage von Watte ins Pulpenkavum lässt sich der Zutritt von Speiseresten verhindern. Der Patient ist natürlich zur Vorsicht anzuhalten.
Sind die Beschwerden rückgängig wird der Zahn mit CHKM desinfiziert und dabei provisorisch verschlossen. Die Einlagen werden dabei im Wochentakt gewechselt, bis die Bakterien abgetötet sind (Beschwerdefreiheit, trockene Kanäle, kein Gangrängeruch). Bei der Behandlung der Gangrän ist Geduld gefragt. Zur Vermeidung von Misserfolgen sollte unbedingt ausreichend lange desinfiziert werden.
Wenn man sich nicht sicher ist, ob das Stadium der Wurzelfüllung erreicht ist, empfiehlt es sich eine Probe-Wurzelfüllung mit Ca(OH)2 vornehmen.
Verschlechtert sich in einem Stadium die Symptomatik, muss man einen Schritt zurückgehen.
Die wissenschaftliche Abhandlung ersetzt für den Praktiker in keiner Weise die Darstellung von Einzelfällen. Schließlich ist die Medizin in vielen Fällen eine beobachtende und vergleichende Disziplin.
Der objektive Nachweis eines Behandlungserfolgs in der Endodontie ist schwierig. Klinisch lassen sich chronische Prozesse von ausgeheilten kaum unterscheiden.
Der röntgenologische Nachweis der Ausheilung einer periapikalen Läsion oder wenigsten die Verkleinerung des Prozesses lässt jedoch auf einen Behandlungserfolg schließen. In der folgenden Falldarstellung habe ich daher bewusst Zähne mit periapikalen Befunden ausgewählt. Durch gewissenhafte Desinfektion mit Prof. Dr. Walkhoff`s CHKM lassen sich auch diese schwierigen Fälle vorhersehbar ausheilen.
Natürlich überwiegen im zahnärztlichen Alltag Zähne mit Vitalextirpation. Diese heilen selbstverständlich ebenso aus, so dass Revisionen und Resektionen zu den wirklich seltenen Ereignissen zählen.
weiter zur Falldarstellung oder zum Literaturverzeichnis